Diabetes
¿Qué es la diabetes?
La Diabetes Mellitus se refiere a un grupo de enfermedades que afectan la manera en la que el cuerpo utiliza el azúcar en la sangre (glucosa).
La glucosa es vital para la salud porque es una fuente importante de energía para las células que componen los músculos y tejidos. Además, es la principal fuente de combustible del cerebro. Si tienes diabetes (sin importar el tipo), significa que tienes un exceso de glucosa en la sangre, aunque las causas pueden variar.
¿Existen tipos de diabetes o todas son iguales?
Diabetes Tipo 1:
El cuerpo no produce insulina. La insulina es la hormona necesaria para convertir el azúcar, almidones y otros alimentos en la energía necesaria para la vida diaria.
Generalmente se diagnostica en niños y adultos jóvenes. Solo el 5% de las personas con diabetes tienen este tipo.
Diabetes Tipo 2:
El cuerpo no usa la insulina adecuadamente (a esto se le llama resistencia a la insulina). En un comienzo el páncreas produce insulina extra para compensar, pero con el correr del tiempo no va a poder mantener ese ritmo y, en consecuencia, no podrá mantener la glucosa en la sangre en un nivel estable.
La diabetes tipo 2 es la forma más común de esta enfermedad.
Diabetes gestacional:
Durante el embarazo (por lo general alrededor de la semana 24), muchas mujeres desarrollan diabetes gestacional. Este diagnóstico no necesariamente significa que tenías diabetes antes de concebir, ni que la tendrás después del parto (pero sí aumenta el riesgo desarrollarla). Sin embargo, es importante seguir los consejos del médico respecto a la glucosa en la sangre para que tu y tu bebé permanezcan saludables.
¿Qué molestias sentiría si tuviera diabetes?
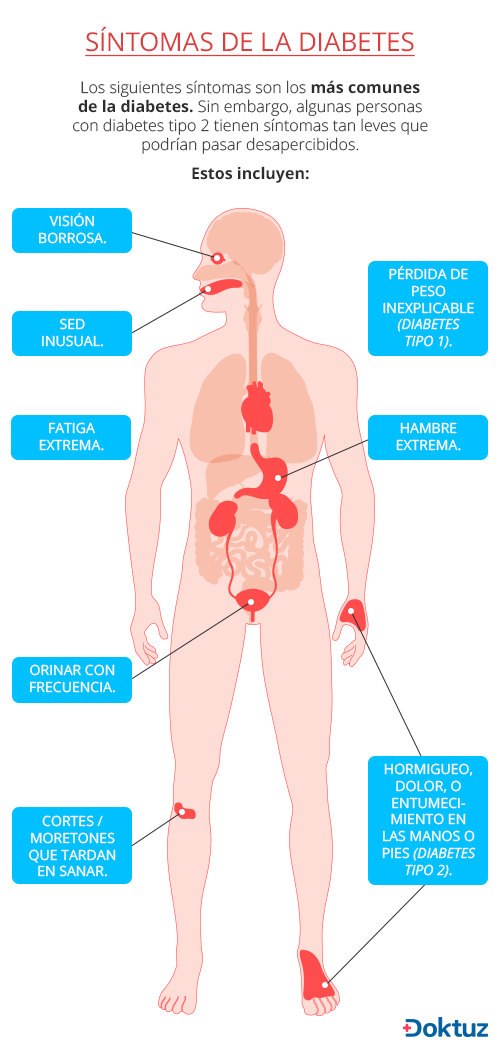
Los siguientes síntomas son los más comunes de la diabetes. Sin embargo, algunas personas con diabetes tipo 2 tienen síntomas tan leves que podrían pasar desapercibidos. Estos incluyen:
- Orinar con frecuencia.
- Sed inusual.
- Hambre extrema.
- Fatiga extrema.
- Visión borrosa.
- Cortes/moretones que tardan en sanar.
- Pérdida de peso inexplicable (Diabetes tipo 1).
- Hormigueo, dolor, o entumecimiento en las manos o pies (Diabetes tipo 2).
¿Cuál es la causa de la diabetes?
Para comprender la diabetes, primero hay que entender cómo el cuerpo procesa la glucosa normalmente.
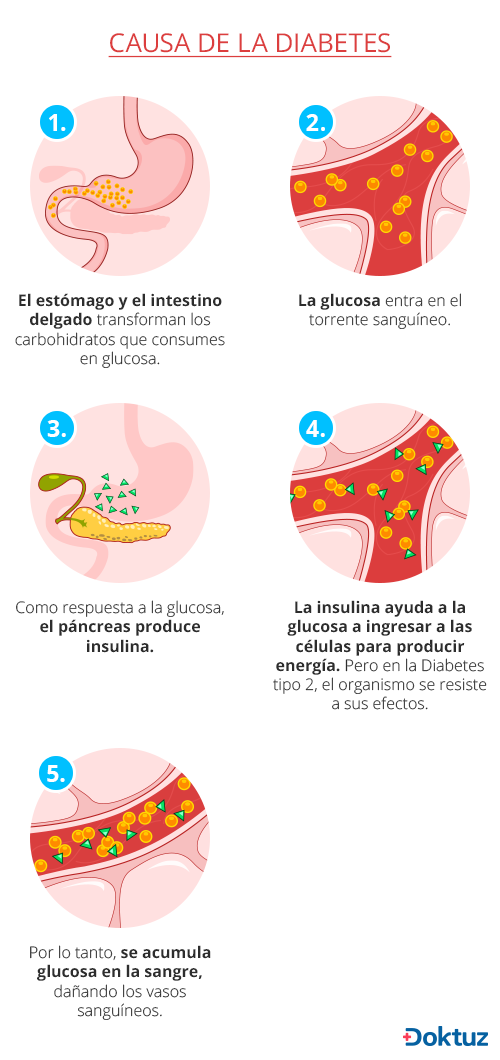
¿Cómo funciona la insulina?
La insulina es una hormona que viene del páncreas (glándula situada detrás y debajo del estómago). Este secreta insulina por el torrente sanguíneo y circula para facilitar la entrada de azúcar (glucosa) a las células, disminuyendo la cantidad de azúcar en este.
A medida que el nivel de azúcar en la sangre disminuye, también lo hace la secreción de insulina del páncreas.
El rol de la glucosa:
La glucosa (azúcar) es una fuente de energía para las células que componen los músculos y otros tejidos. Esta proviene de dos fuentes principales: la comida y el hígado (almacena y produce glucosa).
El azúcar se absorbe en el torrente sanguíneo, donde entra en las células con la ayuda de la insulina.
Cuando los niveles de glucosa son bajos, como cuando no has comido en mucho tiempo, el hígado descompone el glucógeno (forma en que el cuerpo guarda reservas de glucosa) para mantener tu nivel de glucosa dentro del rango normal.
Causas de la Diabetes tipo 1:
La causa exacta de la diabetes de tipo 1 es desconocida aún. Sin embargo, se sabe que tu sistema inmune (que normalmente combate las bacterias o virus dañinos) ataca y destruye las células productoras de insulina en el páncreas. Esto te deja con poca o sin insulina. En lugar de ser transportados a las células, el azúcar se acumula en el torrente sanguíneo.
Causas de la Prediabetes y la Diabetes tipo 2:
En la prediabetes (que puede conducir a la diabetes tipo 2) y en la diabetes tipo 2, las células se vuelven resistentes a la acción de la insulina (es decir, que no responden normalmente a la insulina y ésta no puede transportar la glucosa al interior de las células para darles energía). Con el tiempo, el páncreas es incapaz de producir suficiente insulina para superar esta resistencia. Debido a esto, el azúcar se acumula en el torrente sanguíneo.
Se desconoce por qué sucede esto, aunque se cree que factores genéticos y ambientales juegan un papel en el desarrollo de la diabetes tipo 2. Asimismo, el exceso de peso está fuertemente ligado a su desarrollo.
Causas de la Diabetes gestacional:
Durante el gestación, la placenta produce hormonas para mantener el embarazo. Estas hormonas hacen que las células sean más resistentes a la insulina.
Normalmente, el páncreas responde produciendo insulina extra para superar esta resistencia. Pero a veces el páncreas no puede mantener este ritmo. Cuando esto sucede, muy poca glucosa entra en las células y demasiada se queda en la sangre, lo que resulta en la diabetes gestacional.
¿Podría yo tener más riesgo de padecer diabetes?
Los factores de riesgo para la diabetes dependen del tipo de diabetes.
Los factores de riesgo para la diabetes tipo 1:
Aunque se desconoce la causa exacta de la diabetes tipo 1, los factores que pueden aumentar el riesgo de padecerla incluyen:
- Antecedentes familiares: el riesgo aumenta si un padre o hermano tuyo tiene diabetes tipo 1.
- Factores ambientales: como la exposición a alguna enfermedad viral podría tener implicancias en el desarrollo de la diabetes tipo 1.
- Presencia de células que dañan el sistema inmunológico: si te realizas una prueba y se confirma la presencia de estas células, tendrías un riesgo muy alto de padecer diabetes tipo 1. Sin embargo, no todos los que presentan estas células desarrollan diabetes.
- Factores dietéticos: incluyen un bajo consumo de vitamina D, la exposición temprana a leche de vaca o fórmula de leche de vaca, y la exposición a los cereales antes de los 4 meses de edad. Sin embargo, ninguna de estos factores han sido demostrados como causantes directos de este tipo de diabetes.
- Geografía: algunos países, como Finlandia y Suecia, tienen mayores tasas de diabetes tipo 1.
Los factores de riesgo para la diabetes tipo 2:
Los investigadores no entiende completamente por quéalgunas personas desarrollan prediabetes y diabetes tipo 2, y otras no. Sin embargo, ciertos factores aumentan el riesgo de padecerlas. Estos incluyen:
- Peso: mientras más tejido graso tengas, más resistentes a la insulina serán tus células.
- Inactividad: cuanto menos activo seas, mayor seráel riesgo. La actividad física ayuda a controlar el peso, utiliza la glucosa como energía y hace que las células sean más sensibles a la insulina.
- Antecedentes familiares: el riesgo aumenta si un padre o hermano tuyo tiene diabetes tipo 2.
- Raza: aunque no está claro por qué, las personas de raza negra, hispanos, indios americanos y asiáticos americanos presentan un mayor riesgo.
- Edad: el riesgo aumenta a medida que envejeces. Esto puede ser debido a que, a medida que envejeces, tiendes a hacer menos ejercicio, perder masa muscular y ganar peso.
- Diabetes gestacional: si desarrollas diabetes gestacional al estar embarazada, aumenta tu riesgo de prediabetes y de diabetes tipo 2. Si diste a luz a un bebe que pesó más de 4 kilos, también aumentaría su riesgo de diabetes tipo 2.
- Síndrome de Ovario Poliquístico: condición común caracterizada por periodos menstruales irregulares, crecimiento excesivo de vello y obesidad; aumenta el riesgo de diabetes tipo 2.
- Alta presión sanguínea: tener la presión arterial sobre 140/90 mm/Hg, aumenta el riesgo de diabetes tipo 2.
- Colesterol y triglicéridos anormales: si tienes bajos niveles del colesterol de alta densidad (HDL) o altos niveles de triglicéridos, aumenta el riesgo de diabetes tipo 2.
Los factores de riesgo para la diabetes gestacional:
Cualquier mujer embarazada puede desarrollar diabetes gestacional, pero algunas mujeres presentan un mayor riesgo que las demás. Por ejemplo:
- Edad: mujeres mayores de 25 años tienen un mayor riesgo.
- Antecedentes familiares o personales: el riesgo aumenta si tienes prediabetes (precursor de diabetes tipo 2), o si algún familiar cercano (como un padre o hermano) tiene diabetes tipo 2. También presentarías un mayor riesgo si tuviste diabetes gestacional durante un embarazo anterior, si tu bebe naciómuy grande o si tuviste alguna muerte fetal no explicada.
- Peso: el sobrepeso antes del embarazo aumenta el riesgo.
- Raza: mujeres de raza negra, hispana, indio americana, o asiática son más propensas a desarrollar diabetes gestacional.
¿Qué pruebas o procedimientos me dicen si tengo diabetes?
- Glucosa plasmática en ayunas: se realiza a primera hora en la mañana, antes del desayuno. Ayunar significa no comer ni beber nada por lo menos 8 horas antes del examen.
- Se diagnostica diabetes cuando: glucosa plasmática en ayunas ? 126 mg/dl.
- Prueba aleatoria (o casual) de glucosa plasmática: análisis de sangre en cualquier momento del día.
- Se diagnostica diabetes cuando: glucosa en la sangre ? 200 mg/dl.
- HbA1C (Hemoglobina Glicosilada): mide el nivel promedio de glucosa en la sangre durante los últimos 2 o 3 meses.
- Se diagnostica diabetes cuando: HbA1C ?6.5%.
- Prueba de tolerancia a la glucosa oral: prueba de dos horas que mide el nivel de glucosa en la sangre antes de beber una bebida dulce especial y 2 horas después de tomarla. Indica cómo el cuerpo procesa la glucosa.
- Se diagnostica diabetes cuando: glucosa en la sangre a las 2 horas ? 200 mg/dl.
¿Qué es la prediabetes?
La prediabetes es un trastorno en el cual el nivel de la glucosa en la sangre es mayor de lo normal pero no lo suficientemente alto como para que sea diabetes. Alerta de peligro de tener diabetes de tipo 2.
Resultados que indican prediabetes:
- A1C de 5.7% 6.4 %.
- Glucosa en la sangre en ayunas de 100 125 mg/dl.
- Glucosa en la sangre a las 2 horas de 140 mg/dl 199 mg/dl.
NOTA:
- Por lo general, es necesario repetir cada método una segunda vez para diagnosticar la diabetes.
- Se deben hacer las pruebas en un entorno médico (como el consultorio de tu médico o un laboratorio).
- Si se determina un nivel muy alto de glucosa en la sangre o síntomas clásicos de glucosa alta, además de una prueba positiva, quizáno sea necesario una segunda prueba para diagnosticar la diabetes.
¿Qué tratamientos están disponibles para tratar la diabetes?
Dependiendo de qué tipo de diabetes tengas, el control de azúcar (glucosa) en la sangre, la insulina y medicamentos orales pueden ser parte del tratamiento. Comer una dieta saludable, mantener un peso adecuado y realizar actividad física regular, también son factores importantes en el manejo de la diabetes.
Tratamientos para todos los tipos de diabetes:
- Alimentación saludable: se recomienda centrar la dieta en frutas, verduras y granos enteros (alimentos nutritivos, altos en fibra, y bajos en calorías y grasas. Además, se recomienda reducir productos de origen animal, carbohidratos refinados y dulces). Esta bien comer alimentos azucarados de vez en cuando, siempre y cuando estén contados como parte del plan de comidas. Sin embargo, qué y cuánto comer siempre se presenta como un desafío. Un nutricionista especializado podría ayudarte a crear un plan de alimentación que se ajuste a tus metas de salud, preferencias de comidas y estilo de vida.
- Actividad física: el ejercicio reduce el nivel de azúcar en la sangre, debido a que mueven el azúcar a las células (donde se utiliza para producir energía). El ejercicio también aumenta la sensibilidad a la insulina, lo que significa que el cuerpo necesitaría menos insulina para transportar azúcar a las células. Se recomienda hacer por lo menos 30 minutos de ejercicio aeróbico casi todos los días de la semana.
Tratamiento para la diabetes tipo 1 y tipo 2:
- El tratamiento para la diabetes tipo 1 consiste en inyecciones de insulina o el uso de una bomba de insulina, chequeos de glucosa en la sangre con frecuencia y el conteo de carbohidratos. Mientras que el de la diabetes tipo 2, consiste principalmente en el seguimiento del nivel de glucosa en la sangre, junto con medicamentos, insulina, o ambos.
- Monitoreo de azúcar (glucosa) en la sangre: se recomienda comprobar y registrar el nivel de glucosa en la sangre un máximo de 4 a 8 veces al día. Es la única manera de asegurarse de que el nivel se mantiene dentro de los límites deseados. Las personas que reciben tratamiento con insulina también deben optar por controlar sus niveles de glucosa en la sangre con un monitor continuo de glucosa (aunque esta tecnología todavía no logra sustituir el medidor de glucosa, puede proporcionar información importante sobre los niveles de azúcar en la sangre).
- Se recomienda una prueba HbA1C regularmente para medir el nivel promedio de azúcar en la sangre durante los últimos 2 o 3 meses. En comparación con las pruebas de glucosa en la sangre diarias, el HbA1C indica mejor qué tan bien esta evolucionando el plan de tratamiento. Un nivel elevado de HbA1C puede indicar la necesidad de un cambio en la dosis de insulina o plan de comidas. Para la mayoría de las personas con diabetes, la Asociación Americana de Diabetes recomienda un resultado por debajo del 7% (aunque puede variar dependiendo de la edad y otros factores).
- Insulina: las personas con diabetes tipo 1 necesitan tratamiento con insulina para sobrevivir. Muchas personas con diabetes tipo 2 o gestacional, también la necesitan. Muchos tipos de insulina están disponibles y según tus necesidades, tu médico podría recetarte una mezcla de tipos de insulina para utilizar durante el día y la noche. La insulina no puede tomarse vía oral, porque las enzimas estomacales interferirían con su efecto. A menudo, la insulina se inyecta usando una aguja fina en una jeringa, o un lapicero de insulina. Otra opción puede ser la bomba de insulina, que es un dispositivo del tamaño de un celular, que se usa en el exterior del cuerpo. Un tubo conecta el depósito de insulina con un catéter que se inserta debajo de la piel en el abdomen. Se puede programar la bomba para dispensar cantidades específicas de insulina, en función de las comidas, nivel de actividad, y el nivel de azúcar en la sangre.
- Medicamentos: que estimulen el páncreas para que produzca y libere más insulina. Otros medicamentos pueden inhibir la producción y liberación de glucosa del hígado, lo que conlleva a necesitar menos insulina para transportar el azúcar a las células. Asimismo, existen otros medicamentos que bloquean la acción del estómago y las enzimas intestinales que descomponen los carbohidratos en glucosa o hacen los tejidos más sensibles a la insulina.
- Trasplante: en algunas personas con diabetes tipo 1, un trasplante de páncreas puede ser una opción (que de realizarse con éxito, el paciente ya no necesitaría tratamiento de insulina). Sin embargo, este tratamiento requeriría que el paciente tome medicamentos inmunosupresores por un tiempo indefinido para evitar el rechazo del nuevo órgano. Estos medicamentos pueden tener efectos secundarios graves, incluyendo un alto riesgo de infección, lesión de órganos y cáncer.
- Cirugía bariátrica: aunque no se considera específicamente un tratamiento contra la diabetes tipo 2, las personas con este tipo de diabetes que también tienen un índice de masa corporal superior a 35 se pueden beneficiar con este tipo de cirugía.
Tratamiento para la diabetes gestacional:
- El control de tu nivel de azúcar en la sangre es esencial para mantener a tu bebé saludable y evitar complicaciones durante el parto. Además de mantener una dieta saludable y hacer ejercicio, para controlar tu nivel de azúcar en la sangre, se podría utilizar insulina o medicamentos orales.
- El médico también deberá controlar tu nivel de azúcar en la sangre durante el parto. Si se eleva tu glucosa en la sangre, tu bebé podría liberar altos niveles de insulina, lo que podría llevar a bajos niveles de azúcar en la sangre inmediatamente después del nacimiento.
Tratamiento para la prediabetes:
- Estilo de vida saludable: podría ayudarte a regular tu nivel de azúcar en la sangre, o al menos evitar que este aumente y puedas desarrollar diabetes de tipo 2.
- Mantener un peso saludable: se recomienda hacer al menos 150 minutos de ejercicio a la semana. Perder de 5% a 10% del peso corporal puede prevenir o retrasar la diabetes tipo 2.
¿Cuáles son las complicaciones de la diabetes?
- Complicaciones de la piel (infecciones, acantosis nigricans, ampollas diabéticas, xantomatosis eruptivas, esclerosis digital, granuloma anular diseminado).
- Complicaciones de los ojos (glaucoma, cataratas y retinopatía diabética).
- Complicaciones de los pies (neuropatía, cambios en la piel, callos, llagas, mala circulación, amputación).
- Cetoacidosis diabética.
¿Qué debo hacer para prevenir la diabetes?
Para una mayor y más completa información sobre la Prevención de la Diabetes, puedes dar clic aquí para ver nuestra infografía.
Medidas simples relacionadas con el estilo de vida son eficaces para prevenir la diabetes de tipo 2 o retrasar su aparición:
- Alcanzar y mantener un peso corporal saludable (calcula tu Índice de Masa Corporal aquí).
- Mantenerse activo físicamente: al menos 30 minutos de actividad regular de intensidad moderada la mayoría de los días de la semana; para controlar el peso puede ser necesaria una actividad más intensa.
- Consumir una dieta saludable que contenga entre tres y cinco raciones diarias de frutas y hortalizas y una cantidad reducida de azúcar y grasas saturadas.
- Evitar el consumo de tabaco, puesto que aumenta el riesgo de sufrir enfermedades cardiovasculares (Si fumas, no dejes de ver los 7 pasos para dejar de fumar).
¿Cuándo debo buscar un especialista en diabetes?
- Nivel anormal de la glucosa en sangre y/o glucosa en orina positiva (¿Por qué medirse la glucosa?).
- Aumento de la sed y de la cantidad de orina.
- Alteraciones del nivel de conciencia (por ejemplo: confusión mental y somnolencia).
- Aparición de náuseas y especialmente vómitos que impiden una ingesta regular de líquidos y de alimentos.
- Cuerpos cetónicos positivos en orina.


¿A qué especialista debo buscar si tengo diabetes?
¿Dónde puedo encontrar más información sobre diabetes?